Article
Dermoscopie de la kératose lichénoïde
La kératose lichénoïde survient chez les personnes d’âge moyen et les personnes âgées, en particulier dans les zones exposées au soleil telles que la tête, le visage, le cou et le dos des mains. Elle se caractérise par une grande variété de manifestations cliniques, qui peuvent être facilement confondues avec d’autres lésions similaires telles que la kératose séborrhéique, le lichen plan et la kératose lichénoïde chronique, ce qui conduit à un diagnostic erroné…
Kératose lichénoïde Elle se manifeste chez les personnes d'âge moyen et les personnes âgées, en particulier dans les zones exposées au soleil telles que la tête, le visage, le cou et le dos des mains. Elle se caractérise par une grande variété de manifestations cliniques, qui peuvent être facilement confondues avec d'autres lésions similaires telles que la kératose séborrhéique, le lichen plan et la kératose lichénoïde chronique, ce qui conduit à des erreurs de diagnostic et à un sous-diagnostic. Dermoscopie peut clairement montrer les granules pigmentaires dans les lésions de kératose lichénoïde, qui sont distribués de manière diffuse et grossiers, une caractéristique qui aide à différencier la kératose lichénoïde d'autres lésions similaires.
Qu'est-ce que la kératose lichénoïde ?
La kératose lichénoïde, également appelée kératose lichénoïde bénigne ou kératose lichen plan isolée, est une maladie cutanée kératosique bénigne présentant des modifications histologiques en forme de mousse. Son étiologie n'est pas claire et peut être liée à un certain nombre de facteurs, notamment des facteurs génétiques, des anomalies du système immunitaire, des infections virales et une exposition chronique aux ultraviolets. En raison de la relative rareté de la kératose lichénoïde, il est difficile d'obtenir des données de prévalence spécifiques, mais l'incidence est généralement considérée comme faible.
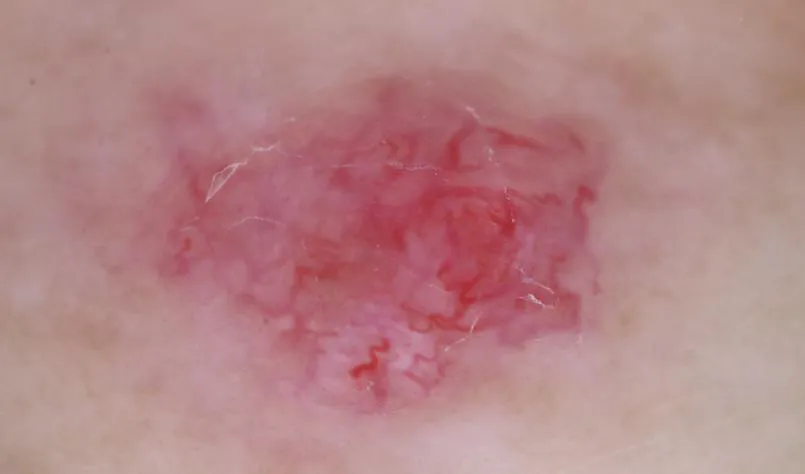
La kératose lichénoïde se présente sous forme de plaques kératosiques uniques ou multiples bien délimitées, généralement de couleur rouge à rouge foncé, certaines présentant une pigmentation inégale. La surface des lésions peut être lisse ou présenter des protubérances ressemblant à des verrues, de taille variable et mesurant généralement entre 5 et 20 mm de diamètre.
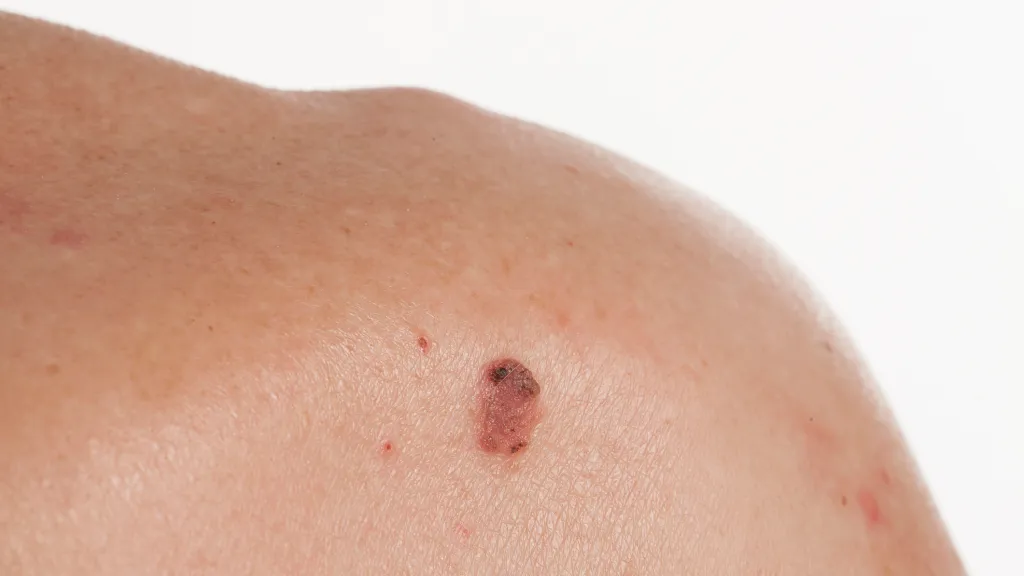
Différence clinique entre la kératose lichénoïde et le lichen plan pilaire
Kératose lichénoïde : la couleur est généralement rouge à rouge foncé, certaines présentent une pigmentation inégale. Les principales manifestations sont une hyperkératose épidermique, un épaississement de la couche épineuse et d'autres modifications en forme de mousse.
Lichen Planopilaris : ses lésions sont principalement réparties autour des follicules pileux, formant des papules ou des plaques folliculaires, souvent accompagnées d'anomalies et de destruction de la structure du follicule pileux.
Notions de base sur la dermatoscopie
Les dermatoscopes sont principalement composés d'une lentille, d'un corps de miroir et d'un bouton de réglage. Avant d'observer avec un dermatoscope, nettoyez la zone cutanée à examiner. Ajustez ensuite le grossissement et la distance de mise au point du dermatoscope selon vos besoins. Enfin, placez le dermatoscope sur la zone cutanée à observer et observez la surface de la peau et la structure des couches inférieures de la peau sous différents angles.
Les images agrandies à haute résolution obtenues par la dermoscopie peuvent aider les médecins à distinguer les tumeurs bénignes des lésions cancéreuses cutanées malignes. De plus, la dermoscopie est un outil de diagnostic visuel non invasif pour les maladies dermatologiques, qui ne traumatise pas la peau du patient, réduit sa nervosité et améliore sa coopération.
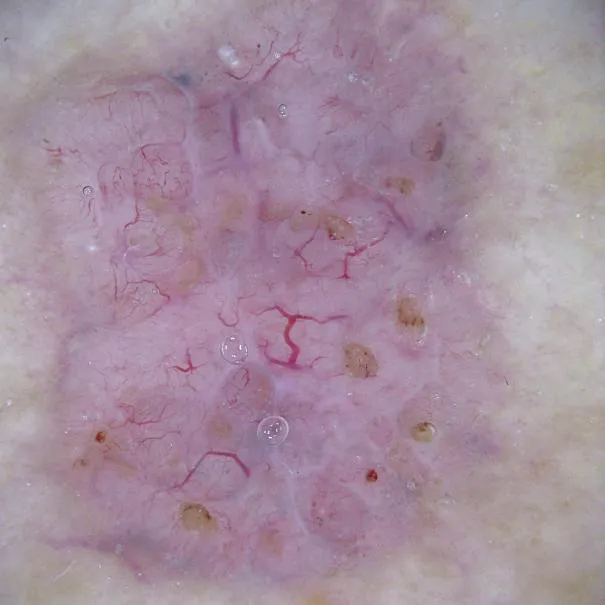
Caractéristiques dermoscopiques de la kératose lichénoïde
Les kératoses lichénoïdes sont souvent observées à l'examen dermatoscopique sous forme de granules pigmentaires, qui peuvent être gris-bleu, rouge-brunâtre ou d'autres couleurs. Les granules pigmentaires sont distribués de manière diffuse ou peuvent être distribués de manière focale. Ils ont généralement un diamètre inférieur à 1 cm, sont plats ou légèrement surélevés et ont tendance à avoir une surface lisse mais parfois squameuse ou verruqueuse. Les lésions évoluent généralement d'une phase inflammatoire (où une certaine décoloration rose peut se produire) à une phase hyperpigmentée (où la couleur de la lésion devient brun grisâtre).

Kératose lichénoïde et autres lésions
La kératose lichénoïde, la mousse lichénoïde folliculaire et le mélanome malin peuvent être bien différenciés en utilisant la dermoscopie, et voici les points clés de leur différenciation dermoscopique.
La kératose lichénoïde présente généralement des bords réguliers et des lésions de formes variées. Les anomalies de pigmentation de la kératose lichénoïde peuvent ne pas être aussi spectaculaires que celles du mélanome malin, mais certains patients peuvent néanmoins présenter un approfondissement, une hypopigmentation ou une pigmentation inégale.
La caractéristique dermoscopique distinctive de la mousse lichénoïde folliculaire est l'atteinte folliculaire, telle qu'une hyperkératose des ouvertures folliculaires, un érythème périfolliculaire ou une hyperpigmentation. Les lésions peuvent être couvertes de squames et sont souvent associées à une hyperkératose.
Le mélanome malin apparaît souvent à l'examen dermatoscopique comme un mélange de couleurs à répartition inégale. La forme et la répartition des couleurs des lésions sont souvent asymétriques et mal délimitées par rapport à la peau normale environnante.
La kératose lichénoïde peut-elle devenir cancéreuse ?
La kératose lichénoïde, une maladie cutanée kératosique bénigne, ne se transforme généralement pas en cancer. Si les lésions sont petites et ne présentent pas de symptômes gênants évidents, elles peuvent être observées régulièrement et laissées sans traitement pour le moment. Si la lésion est grande ou présente des symptômes gênants évidents, tels que des démangeaisons, des douleurs, etc., affectant la vie quotidienne du patient, on peut alors envisager une excision.
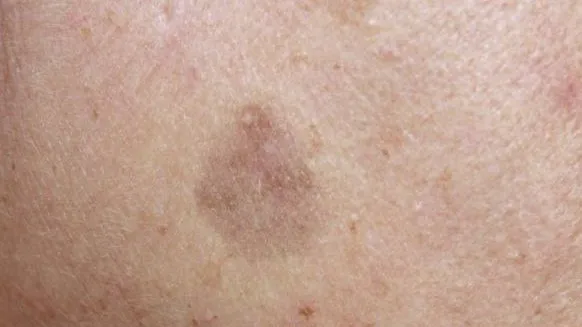
Prise de décision clinique guidée par la dermoscopie
L'utilisation des résultats dermoscopiques pour la prise de décision clinique, y compris la biopsie et le choix du traitement, est un processus complet. Lorsque les résultats dermoscopiques montrent des lésions cutanées présentant des caractéristiques malignes ou une forte suspicion de malignité, une biopsie doit être envisagée pour établir un diagnostic définitif. Le choix du traitement dépend toutefois en grande partie du type de lésion dermoscopique. Pour les lésions bénignes, l'observation et le suivi, les médicaments topiques et la physiothérapie peuvent être utilisés pour le traitement. Pour les lésions cutanées malignes, des méthodes de traitement complètes telles que l'excision chirurgicale, la chimiothérapie et la radiothérapie doivent être choisies en fonction de la gravité de la maladie.
Études de cas cliniques
Présentation
Une femme d'âge moyen se plaignait depuis plusieurs années d'une éruption maculopapuleuse brune sur ses épaules, qui s'était récemment aggravée et s'accompagnait de légères démangeaisons.
Examen clinique:
Le patient présentait de multiples éruptions maculopapuleuses brunes sur le cou et les épaules, avec des surfaces rugueuses et légèrement squameuses.
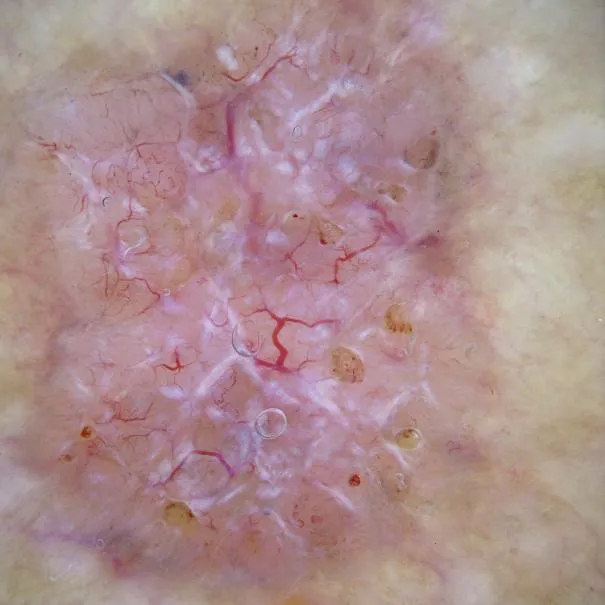
Dermoscopie :
La dermatoscopie a révélé des granules pigmentés brun-rouge denses à la surface des lésions, qui étaient distribués de manière diffuse ou focale. Des modifications vermoulues ont été observées sur les bords de certaines lésions et des zones hypopigmentées ont été observées au centre des lésions. La surface des lésions est recouverte d'une fine couche de squames et la texture de la peau est épaissie.
Interprétation des images dermoscopiques :
Les granules pigmentés brun-rouge permettent de différencier les différents types de maladies cutanées. Les lésions sont recouvertes d'une fine couche de squames, suggérant une hyperkératose et une hypertrophie du stratum spinosum. Les bords vermiformes sont une manifestation caractéristique de la kératose lichénoïde.

Traitement et prise en charge de la kératose lichénoïde
Les traitements topiques sont l'une des principales options thérapeutiques pour la kératose lichénoïde. Ils visent à utiliser des médicaments qui agissent directement sur les lésions pour soulager les symptômes et favoriser la récupération cutanée. La photothérapie utilise des longueurs d'onde spécifiques de lumière ultraviolette pour irradier la zone endommagée afin de favoriser l'hyperpigmentation et le renouvellement cellulaire, ce qui peut aider à améliorer les kératoses moussues.
Au cours du traitement, il est important de surveiller de près la réponse du patient au traitement, ce qui comprend l'observation des changements dans les lésions, l'évaluation du degré d'amélioration des symptômes et la notation de la présence d'effets indésirables. Et les patients doivent recevoir des informations et une éducation scientifiques appropriées, telles que l'explication des causes de la kératose lichénoïde, des instructions sur la façon d'utiliser correctement les médicaments topiques et l'encouragement des patients à maintenir un état d'esprit positif et optimiste. Tout cela est propice au rétablissement des patients.
Procédures diagnostiques pour la dermatoscopie
Tout d'abord, le patient doit nettoyer la surface de la peau à examiner et le médecin procède à un examen clinique préliminaire pour déterminer les types possibles de maladies. La sonde du dermatoscope est appliquée doucement sur la surface de la peau à observer, en maintenant une distance appropriée. Ensuite, ajustez la mise au point, observez attentivement les lésions cutanées, le médecin se basera sur sa propre expérience pour déterminer le type de maladie cutanée. La dermatoscopie est capable d'agrandir et d'afficher clairement la structure fine de la surface de la peau, aidant le médecin à identifier plus précisément les changements caractéristiques de la lésion cutanée, améliorant ainsi la précision du diagnostic.