Articolo
Dermoscopia della cheratosi attinica
La cheratosi attinica è una malattia della pelle molto comune. È un importante problema di salute pubblica in crescita, soprattutto tra gli anziani bianchi. Una meta-analisi di studi osservazionali riportati dalla British Association of Dermatologists ha mostrato che la prevalenza complessiva della cheratosi attinica in tutto il mondo era del 14%, con un'incidenza stimata di 1,928 casi ogni 100,000 persone all'anno.
Cheratosi attinica è una malattia della pelle molto comune. È un importante problema di salute pubblica in crescita, soprattutto tra gli anziani bianchi. Una meta-analisi di studi osservazionali riportati dalla British Association of Dermatologists ha mostrato che la prevalenza complessiva della cheratosi attinica in tutto il mondo era del 14%, con un'incidenza stimata di 1,928 casi ogni 100,000 persone all'anno.
Le persone in luoghi geografici con troppa esposizione al sole hanno maggiori probabilità di avere la cheratosi attinica. Poiché c'è una tendenza crescente che la cheratosi attinica si traduca in un rischio di cancro della pelle, in particolare carcinoma squamocellulare. Identificare i pazienti ad alto rischio di cheratosi attinica e per un trattamento tempestivo ed efficace della cheratosi attinica è molto importante.
Con lo sviluppo di apparecchiature mediche, uno strumento di ispezione della pelle piccolo e flessibile, dermoscopio, emerso. La dermoscopia svolge un ruolo cruciale nella diagnosi precoce, nella valutazione e nel trattamento della cheratosi attinica. La dermoscopia della cheratosi attinica aiuta i dermatologi a effettuare analisi e giudizi più tempestivi e accurati. La dermoscopia della cheratosi attinica aumenta anche la fiducia di medici e pazienti nel trattamento della cheratosi attinica. La dermoscopia della cheratosi attinica consente di trattare la cheratosi attinica in modo più efficace.

Cos'è la cheratosi attinica?
La cheratosi attinica (abbreviata AK) è anche nota come cheratosi solare. Le cheratosi attiniche sono molto comuni e molte persone ne soffrono. Si tratta di una malattia della pelle solitamente causata da una prolungata esposizione alla luce ultravioletta del sole. La malattia può richiedere un intervento medico, tra cui farmaci o interventi chirurgici, per ridurre i sintomi e prevenire un ulteriore peggioramento. Il modo migliore per prevenire la cheratosi solare è evitare un'eccessiva esposizione al sole.
Quali sono le caratteristiche cliniche della cheratosi attinica?
La cheratosi attinica provoca la comparsa di chiazze spesse e ruvide sulla pelle, prurito o bruciore, escrescenze simili a verruche, dolorabilità o dolore, infiammazione, aumento di dimensioni o spessore, lesioni multiple. La cheratosi attinica di solito si verifica in aree frequentemente esposte alla luce solare, come testa, braccia, orecchie, cuoio capelluto, collo, mani, viso, ecc.
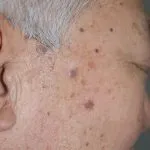
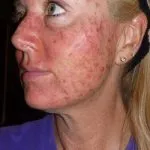

Cause della cheratosi attinica
L'esposizione prolungata alle radiazioni ultraviolette (UV) del sole comporta un rischio elevato di cheratosi solare. Esistono anche altri fattori che causano la cheratosi solare, come di seguito:
Esposizione prolungata alla luce solare: l'esposizione prolungata alle radiazioni ultraviolette del sole è il fattore principale della cheratosi solare.
Pelle chiara: le persone con pelle chiara sono più suscettibili alla cheratosi attinica. Perché la pelle chiara è più facilmente esposta agli effetti più dannosi delle radiazioni UV.
Età: la cheratosi attinica si verifica più comunemente nelle persone di mezza età e anziane. Perché l'esposizione solare accumulata nel tempo aumenta la possibilità di sviluppare queste lesioni.
Anamnesi di scottature solari: le scottature solari gravi, soprattutto durante l'infanzia o l'adolescenza, aumentano il rischio di sviluppare cheratosi attinica in età adulta.
Sistema immunitario indebolito: anche condizioni o farmaci che indeboliscono il sistema immunitario possono contribuire allo sviluppo della cheratosi solare, poiché il corpo potrebbe non essere in grado di riparare i danni alla pelle causati dai raggi UV.
Gruppi ad alto rischio ed evoluzione
Le persone di razza bianca, gli anziani, i lavoratori che lavorano all'aperto ecc. sono gruppi ad alto rischio di cheratosi attinica.
La cheratosi attinica è considerata una lesione precancerosa perché, se non curata, può trasformarsi in cancro della pelle, in particolare carcinoma squamocellulare. È importante far valutare le lesioni da cheratosi attinica da un dermatologo e curare tempestivamente la cheratosi solare per ridurre il rischio di cancro della pelle.
Dermoscopia della cheratosi attinica
L'applicazione della dermoscopia della cheratosi attinica
La dermoscopia è uno strumento non invasivo utilizzato per esaminare le lesioni cutanee. Ci sono alcune applicazioni principali della dermoscopia della cheratosi attinica come di seguito:
Visualizzazione migliorata: la dermatoscopia consente ai dermatologi di esaminare le lesioni della cheratosi solare in modo più chiaro, così come i dettagli morfologici e strutturali delle lesioni.
Rilevazione precoce: la dermoscopia aiuta a rilevare precocemente le lesioni della cheratosi solare per un intervento e un trattamento tempestivi. La rilevazione precoce è essenziale per prevenire la progressione della cheratosi attinica in cancro della pelle.
Monitoraggio e valutazione: la dermoscopia può monitorare la progressione delle lesioni della cheratosi solare nel tempo e valutare la gravità della cheratosi.
Differenziazione da altre lesioni: la dermoscopia può mostrare caratteristiche specifiche come squame bianche, teleangectasie e struttura vascolare irregolare in modo più chiaro. Aiuta a distinguere la cheratosi solare da lesioni benigne come eritema, squame, ecc.
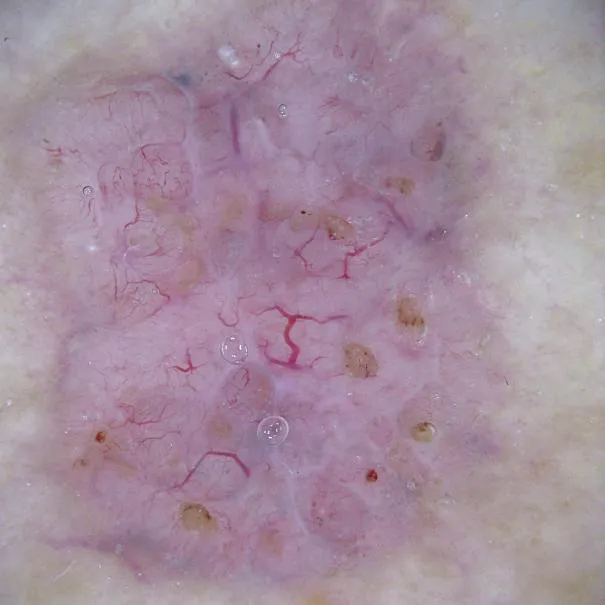
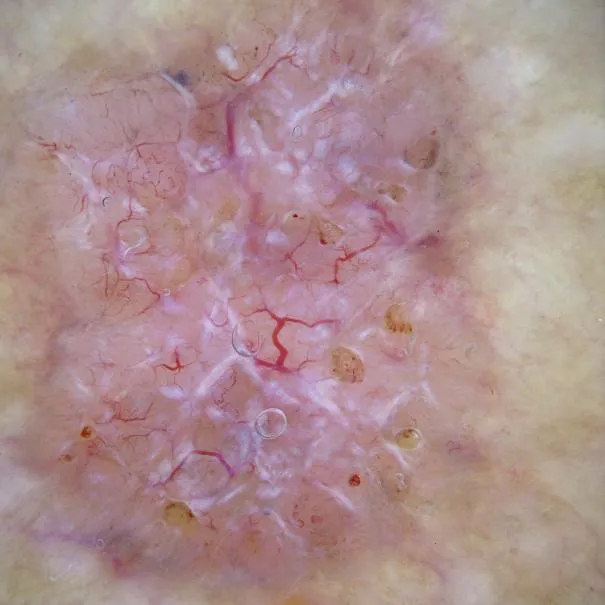
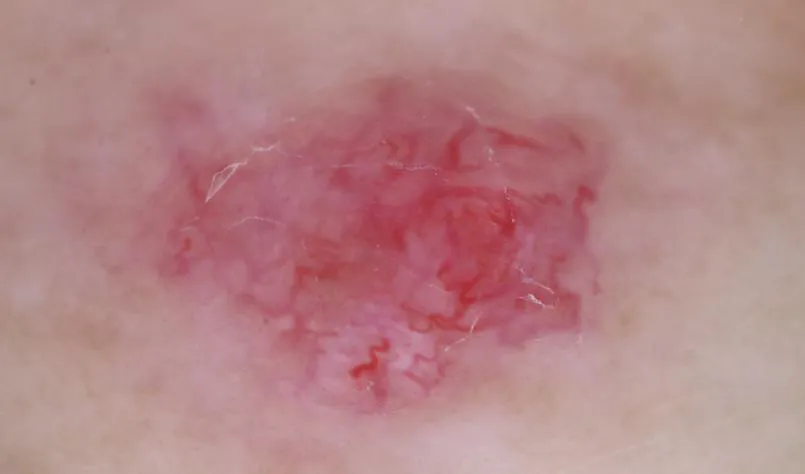
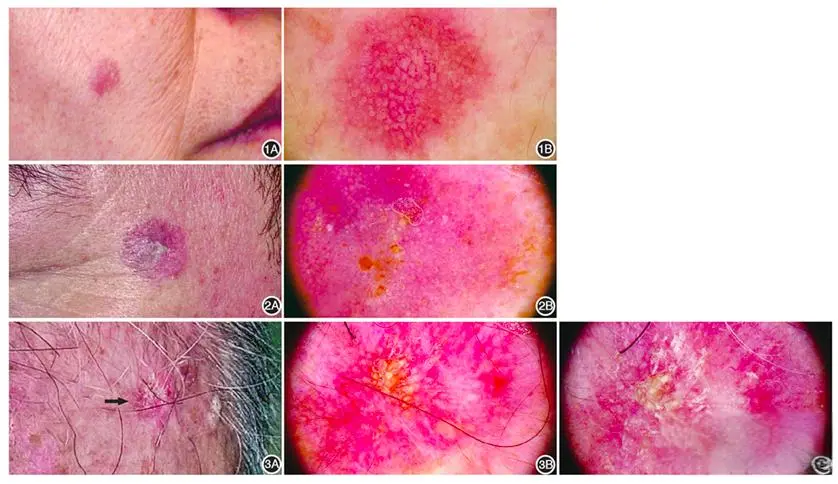
Quali sono le caratteristiche della dermoscopia della cheratosi attinica?
Quando si utilizza la dermoscopia per esaminare la cheratosi attinica, si possono osservare diverse caratteristiche:
Struttura: Area marrone senza struttura, struttura delle particelle a forma di anello
Distribuzione: distribuzione dei vasi sanguigni anomali, come la distribuzione in punti, linee, ecc.
Motivo: Superficie ruvida e irregolare, che mostra un motivo simile a una fragola, una sottile rete di linee sottili e scure
Colore: cambiamenti di colore come macchie marroni o rosse, pigmentazione regolare, in particolare iperpigmentazione delle aperture dei follicoli piliferi
Altre caratteristiche: rossore o eritema, squame bianche o giallastre, piccoli punti neri simili all'acne (punti neri)
La dermoscopia della cheratosi attinica può variare da persona a persona in diverse popolazioni. Ma la maggior parte delle caratteristiche principali o chiave come quelle sopra elencate. La dermoscopia è molto utile per distinguere la cheratosi attinica da altre malattie della pelle in base alle caratteristiche chiave della dermoscopia della cheratosi attinica.
L'importanza della diagnosi e del trattamento tempestivi della cheratosi attinica
La tempestiva individuazione e il trattamento della cheratosi solare possono aiutare a proteggere la salute della pelle. Un trattamento precoce può prevenire il peggioramento della condizione, prevenire gravi complicazioni e ridurre il rischio di cancro della pelle. La cheratosi attinica può evolversi in tumori della pelle come il carcinoma squamocellulare. Tuttavia,
La dermatoscopia svolge un ruolo fondamentale nella valutazione, diagnosi e trattamento della cheratosi solare, aiutando i dermatologi a fornire cure personalizzate ed efficaci ai pazienti affetti da questo comune disturbo cutaneo. La dermatoscopia della cheratosi attinica è strettamente legata agli esami della pelle.
Metodi comuni di trattamento della cheratosi attinica
Con la tempestiva rilevazione della dermoscopia delle lesioni da cheratosi attinica, si possono adottare misure di trattamento appropriate come crioterapia (congelamento), terapia farmacologica topica, terapia fotodinamica, esfoliazione chimica o rimozione chirurgica per ridurre il rischio di sviluppare un cancro della pelle. Inoltre, misure preventive come la protezione solare (ad esempio, protezione solare, indossare indumenti protettivi, evitare le ore di punta del sole) e regolari esami della pelle possono aiutare a prevenire lo sviluppo di nuove lesioni da cheratosi solare.
La cheratosi attinica è una lesione cutanea precancerosa. Se non curata, può non solo influenzare l'aspetto della pelle, causare dolore e disagio e anche aumentare il rischio di altri problemi cutanei. Ancora peggio, può trasformarsi in cancro della pelle, come il carcinoma squamocellulare. La dermoscopia della cheratosi attinica svolge un ruolo molto importante nella scoperta e nella diagnosi precoce, così come nella rilevazione dopo la diagnosi e nel feedback sugli effetti del trattamento. Pertanto, è fondamentale sviluppare l'abitudine all'uso della dermoscopia della cheratosi attinica. Inoltre, prestare maggiore attenzione alla protezione solare e condurre regolari esami della pelle sono anche necessari nella nostra vita quotidiana. Tutte queste misure dovrebbero essere utilizzate in cooperazione per ridurre i potenziali rischi affrontati dai pazienti, prevenire l'insorgenza del cancro della pelle e mantenere la salute della pelle.