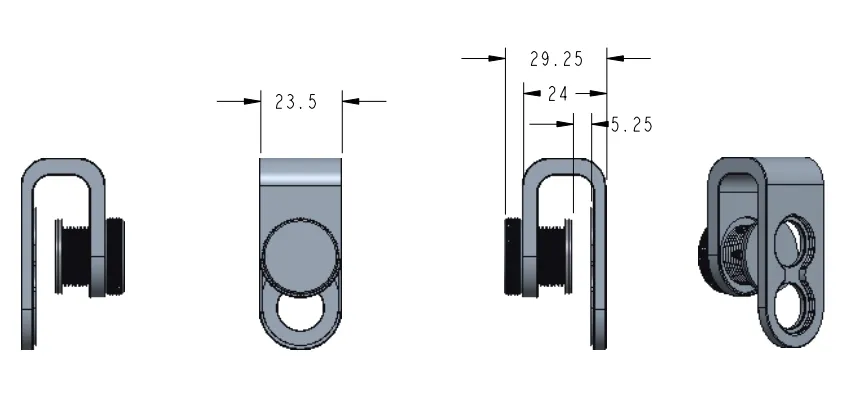
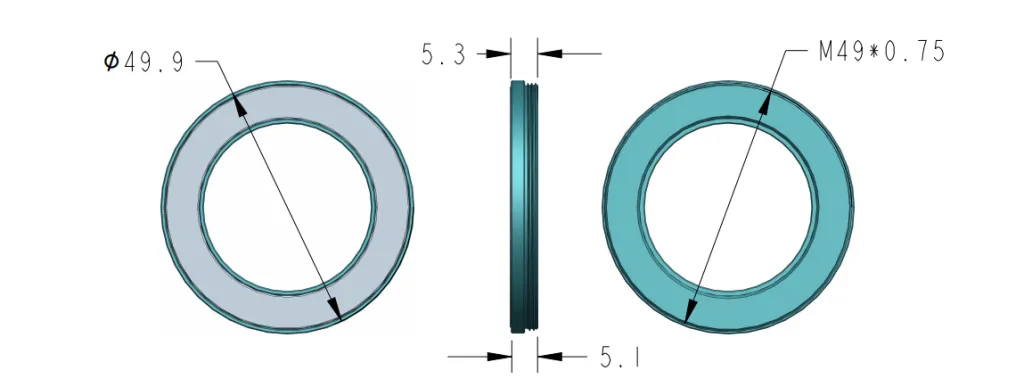
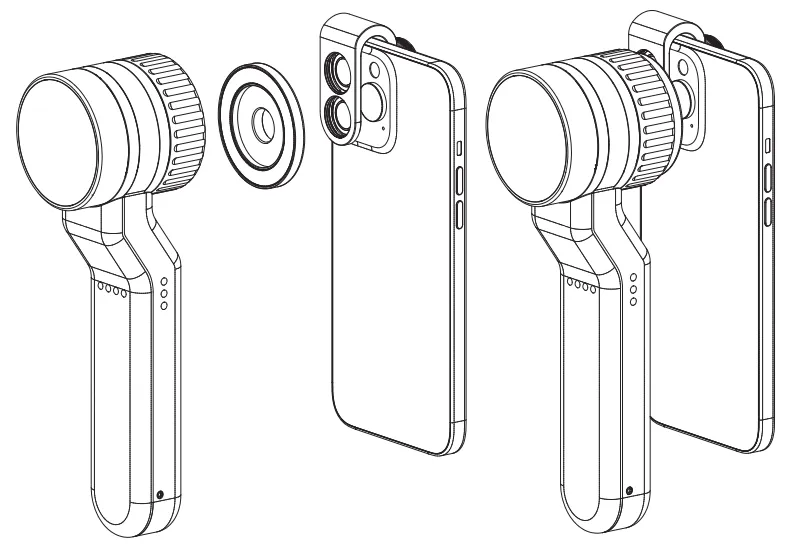
Hülle für iPhone – IBOOLO
Leute fragen vielleicht
Etwa 10 Prozent der aktinischen Keratosen entwickeln sich zu einer bösartigen Erkrankung, doch ein erheblicher Anteil der Plattenepithelkarzinome (SCCs) beginnt als AKs. Leider lässt sich nach wie vor nicht vorhersagen, welche AKs eine ernsthafte Bedrohung darstellen. Daher ist eine aufmerksame Überwachung und ein sofortiges Eingreifen bei Auftreten der AKs die einzige Möglichkeit, die Sicherheit zu gewährleisten.
Melanome sind von Natur aus so beschaffen, dass sie sich im Laufe der Zeit oft verändern und vergrößern. Daher ist es ratsam, dass Personen, die ein Wachstum beobachten, das einer seborrhoischen Keratose ähnelt, aber Veränderungen in Form oder Farbe aufweist, umgehend einen Arzt aufsuchen. Darüber hinaus ist es wichtig, auf die folgenden Anzeichen zu achten: Asymmetrie: Ein Muttermal oder Wachstum, das auf einer Seite ein unähnliches Aussehen aufweist, könnte ein möglicher Hinweis auf ein Melanom sein.
Wie stellen sich aktinische Keratose und Basalzellkarzinom optisch dar?
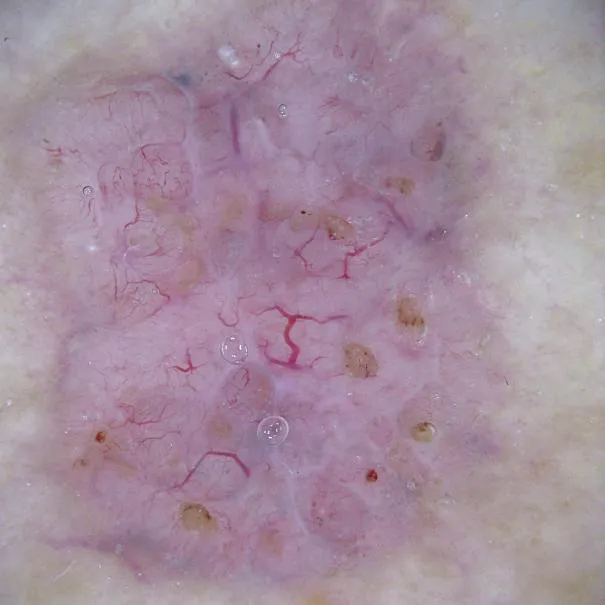
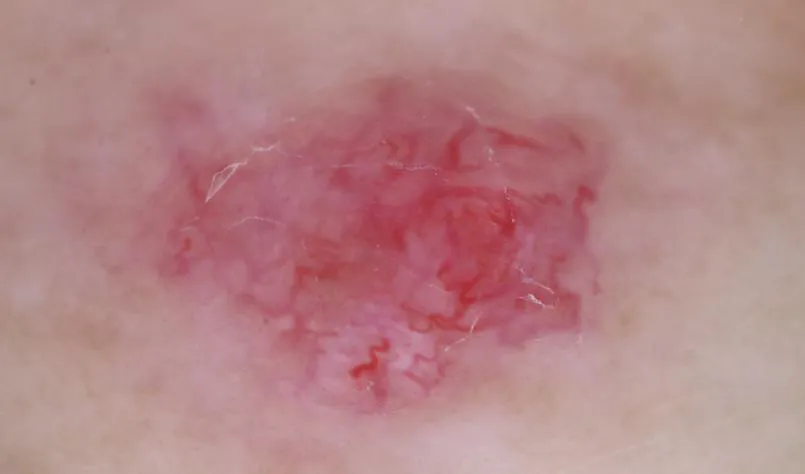
Bei den Manifestationen einer aktinischen Keratose handelt es sich um präkanzeröse Läsionen. ...
Diese aktinischen Keratosen treten typischerweise an den Handflächen auf.
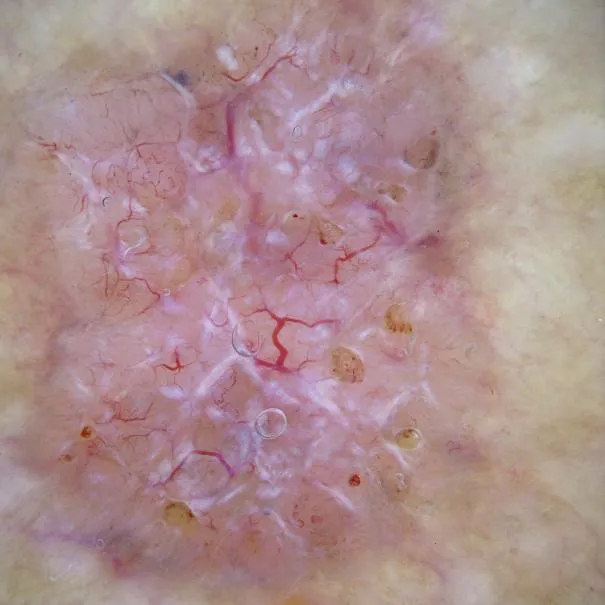
Die Farbpalette pigmentierter Basalzellkarzinome kann je nach individuellem Hautton variieren.
Basalzellkarzinome weisen üblicherweise abgerundete Konturen und eine zentrale Einbuchtung auf.
28. November 2022
Prämaligne Hauterkrankungen, die als aktinische Keratosen bekannt sind, können sich zu Plattenepithelkarzinomen entwickeln. Diese Läsionen treten typischerweise in Hautbereichen auf, die der Sonne ausgesetzt waren, insbesondere bei Personen, die über einen längeren Zeitraum der Sonne ausgesetzt waren.
Umstellung auf einen gesunden Lebensstil und häusliche Behandlungen
Benutzen Sie lauwarmes Wasser und baden Sie nicht zu lange. Heißes Wasser und lange Duschen oder Bäder neigen dazu, der Haut ihre natürlichen Öle zu entziehen. ...
Gehen Sie sorgsam mit Ihrer Haut um. Vermeiden Sie aggressive, austrocknende Seifen. ...
Experimentieren Sie mit medizinischen Lotionen. ...
Halten Sie Ihre Haut feucht. ...
Verwenden Sie einen Luftbefeuchter. ...
Vermeiden Sie Reizungen durch eng anliegende Kleidung.
Aktinische Keratosen, auch als senile Keratosen oder solare Keratosen bezeichnet, sind nicht bösartige Neubildungen, die im Epithel entstehen und häufig von Dermatologen untersucht werden. Sie werden häufig mit längerer Sonneneinstrahlung in Verbindung gebracht, und Personen, die an aktinischen Keratosen leiden, können unregelmäßige, gerötete, schuppige Papeln oder Plaques an sonnenexponierten Körperstellen aufweisen.
Die Mortalitätsrate bei kutanem Plattenepithelkarzinom (cSCC) ist deutlich erhöht. Es weist charakteristische Merkmale auf, wie einen Durchmesser von über 2 cm, eine Tiefe von mehr als 5 mm, eine Neigung zu häufigen Rezidiven, perineurale Invasion und die Entwicklung lokoregionaler Metastasen. Unter den aggressiven cSCC-Läsionen ist die Metastasierung in die Ohrspeicheldrüse am häufigsten.
1. Folgen einer Vernachlässigung aktinischer Keratosen? Eine Vernachlässigung aktinischer Keratosen kann zur Entwicklung von Hautkrebs führen. Sollten Sie diese Hautläsionen bereits früher gehabt haben, sie aber nach wiederholter UV-Bestrahlung wieder verschwunden sind, ist es ratsam, sich an Worcester Dermatology in Worcester, MA, zu wenden, um einen Beratungstermin zu vereinbaren.
Exzisionsmethode: In Fällen, in denen eine AK außergewöhnlich dick ist, könnte dieser Ansatz die optimale Wahl sein. Bei diesem Verfahren verwendet Ihr Dermatologe eine Methode namens Exzision, um die AK vorsichtig von Ihrer Haut zu entfernen. Optional kann nach der Exzision eine Technik namens Elektrodesikkation angewendet werden, um den behandelten Bereich zu erhitzen und so alle verbleibenden AK-Zellen effektiv zu entfernen.
Plattenepithelkarzinome manifestieren sich in Form von festen, fleischfarbenen keratotischen Papeln, Plaques und glatten Knötchen. Diese Läsionen können von einem dicken Hauthorn und Ulzerationen begleitet sein. Zu den Merkmalen, die auf ein Basalzellkarzinom hinweisen, gehören Transluzenz, Ulzerationen, das Vorhandensein von Teleangiektasien, Pigmentierung und ein deutlich gerollter Rand. 26. Dezember 2017